Желчный пузырь служит для накопления желчи, вырабатываемой печенью. Эта жидкость нужна организму, чтобы расщеплять жиры, поступающие из пищи. Расщепление и дальнейшее всасывание происходит в двенадцатиперстной кишке, куда желчь поступает через желчный проток. Как и многие другие, этот орган может воспаляться. Такое заболевание называется холециститом, а если оно затрагивает желчевыводящие пути, речь идет о холангите.
Причины холецистита
Более чем в 90% случаев причиной острого холецистита или холангита являются желчные камни, образующиеся из затвердевших компонентов желчи. Они закупоривают отверстия протока, затрудняя отток желчи в тонкую кишку и провоцируя ее обратный заброс. При этом бактерии, в большом количестве содержащиеся в кишечнике, инфицируют протоки и сам пузырь, вызывая бактериальное воспаление. Кроме того, камни могут также вызывать хронический холецистит из-за постоянного механического раздражения стенки органа.
Очень редко холецистит развивается и при отсутствии камней. Например, после тяжелых заболеваний, серьезных травм или операций, при острой недостаточности кровообращения или на фоне заражения крови. Такая форма называется некалькулёзным холециститом.
Факторы риска
В целом вероятность развития основных «виновников» холецистита высок. Желчнокаменной болезнью страдает каждый 5-10 житель западных стран.
Общей чертой многих факторов, повышающих риск заболеть холециститом, является то, что функция желчного пузыря нарушена или он вовсе не может выполнять свою нормальную работу. К ним относятся:
- воспаление других органов (например, кишечника, почек);
- травмы (удары, несчастные случаи);
- полипы и опухоли в пузыре;
- инфекции (сальмонелла, холера, кишечные паразиты);
- большие хирургические вмешательства в брюшной полости;
- длительное голодание, искусственное питание.
Классификация
Воспаление может возникнуть внезапно, развиваться медленно и длительно или рецидивировать. Соответственно, различают острую, хроническую и рецидивирующую форму болезни.
В большинстве случаев хроническая форма развивается из острой.
Помимо течения заболевания, основой для классификации является также и наличие конкрементов. В соответствии с ним различают калькулёзный и некалькулёзный виды холецистита.

Симптомы холецистита
Проявления болезни зависят от ее формы. Они не всегда специфичны, то есть такие же жалобы могут возникать и при других патологиях.
Острый холецистит
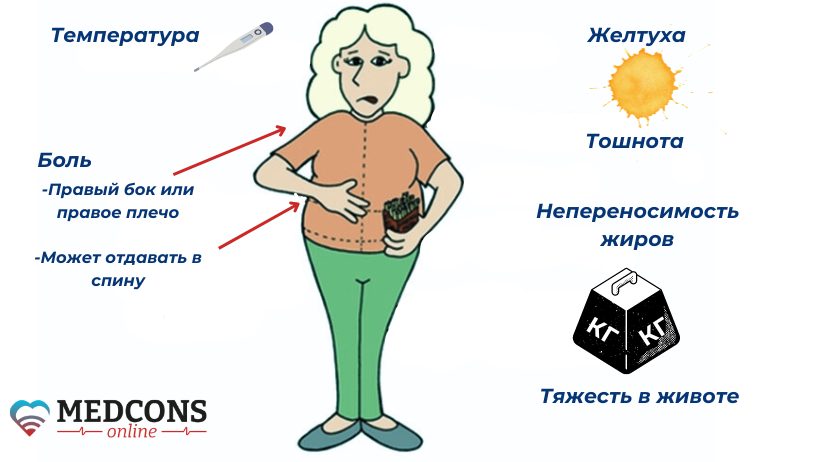
Типичный симптом при остром воспалении - постоянные сильные боли в правой верхней части живота, которые нередко иррадиируют в правое плечо. Они обычно сопровождаются потерей аппетита, тошнотой и рвотой, повышением температуры и ознобом. При наличии камней или воспаления в желчных протоках может наблюдаться обесцвечивание стула или небольшая желтуха. В этих случаях проток обычно полностью или частично закупорен камнем.
Хронический холецистит
Хроническое воспаление в желчном пузыре часто протекает без каких-либо специфических проявлений заболевания. Иногда симптомами являются тошнота или рвота, или тупая боль в верхней части живота. Очень редко в результате хронического процесса развивается так называемый «фарфоровый желчный пузырь» с утолщенной, кальцинированной стенкой. Такое состояние повышает риск развития рака.
Осложнения
При отсутствии лечения острый холецистит может иметь опасные для жизни последствия, например, в случае разрыва (перфорации) в желчном пузыре. В результате желчь попадает в брюшную полость. Это может привести к тяжелому воспалению всей брюшной полости (перитониту). Кроме того, существует риск его перехода на печень или другие соседние органы. Инфекция также может распространиться по всему организму через кровь.
Диагностика
Данные анамнеза пациента позволяют выявить первые симптомы воспаления в желчном пузыре или наличия камней. Затем следует физикальное обследование. Врач пальпирует брюшную полость, чтобы определить место и характер боли.
Следующим этапом, как правило, являются анализы крови. Они могут показать наличие воспаления в организме. При холецистите важным показателем является повышенное количество лейкоцитов. Другими параметрами, указывающими на патологический процесс являются, например, скорость оседания эритроцитов (СОЭ) и С-реактивный белок. Кроме того, в крови могут быть повышен уровень желчного пигмента билирубина и некоторых печеночных ферментов.
Для диагностики холецистита используются также и процедуры визуализации. В большинстве случаев воспаление желчного пузыря можно обнаружить с помощью простого ультразвукового исследования. При необходимости проводятся дополнительные диагностические процедуры. К ним относятся эндосонография, компьютерная томография или магнитно-резонансная холангиопанкреатография (МРХПГ).
Еще один метод диагностики - эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). При этом исследовании врач вводит гибкий инструмент (эндоскоп) в форме трубки через рот, пищевод и желудок в тонкую кишку. Там в желчевыводящий проток вводится контрастное вещество, после чего делается его рентгеновский снимок. Во время обследования с помощью эндоскопа можно сразу же удалить из протоков камни, что является лечением.
Лечение холецистита
Тактика лечения в основном зависит от причины и тяжести холецистита. При приступе острого воспаления обычно показано хирургическое удаление желчного пузыря (холецистэктомия). В зависимости от симптомов больным также назначаются антибиотики, например, при наличии признаков осложнений, таких как абсцесс или сепсис.
Консервативное лечение
Растворение камней с помощью препаратов урсодезоксихолевой кислоты проводят только в отдельных случаях у симптоматических пациентов с небольшими камнями, предположительно состоящими из холестерина.
При остром холецистите с признаками сепсиса, холангита, абсцесса или перфорации незамедлительно назначаются антибиотики.
Хирургическое лечение
Желчный пузырь обычно удаляется лапароскопическим методом. Инструменты, необходимые для проведения операции, вводятся в брюшную полость через несколько разрезов длиной всего несколько миллиметров. Это гораздо более щадящий метод, чем открытая операция. Остаются лишь совсем небольшие шрамы и восстановление проходит очень быстро.
Только в редких случаях - например, при больших камнях, прогрессирующем воспалении или осложнениях - приходится вскрывать брюшную стенку через больший разрез.
Прогноз и профилактика
Отсутствие резервуара для желчи обычно не доставляет существенных проблем, так как она продолжает вырабатываться в печени и сразу поступает в тонкий кишечник. После операции нет абсолютной необходимости вносить изменения в обычный рацион питания или соблюдать специальную диету.
Для профилактики холецистита необходимо уделять внимание снижению индивидуальных факторов риска. Изменение образа жизни в виде регулярной физической активности и соответствующей потребностям диеты может предотвратить образование холестериновых камней в желчном пузыре.
Выводы
Зная механизмы возникновения и факторы риска холецистита, во многих случаях можно предотвратить его развитие. Чтобы не допустить переход заболевания в острую стадию, и избежать неожиданных приступов, не стоит игнорировать неприятные симптомы, возникающие в связи с приемом пищи. А если диагноз уже поставлен, не надо надеяться на «народные средства» растворения желчных камней или надеяться на то, что она пройдет сама собой. Чтобы вылечить болезнь, нужно вовремя обратиться к квалифицированному врачу (в том числе и в рамках заочной консультации). Тогда проблема будет решена быстро и эффективно.
Список литературы
- S3-Leitlinie zur Prävention, Diagnostik und Behandlung von Gallensteinen, AWMF-Register-Nr. 021/008. Empfehlung IIIB.8. AVMF, 2018, S. 930, abgerufen am 20. Oktober 2020.
- Collins, Edwards (2013). A Short Course in Medical Terminology. Lippincott Williams & Wilkins. p. 246. ISBN 9781469835785. Archived from the original on 2017-09-08.
- "Cholecystitis". The Lecturio Medical Concept Library. Retrieved 8 July 2021.
- "Acute Cholangitis". The Lecturio Medical Concept Library. Retrieved 27 June 2021.


Комментарии — 0